過活動膀胱(OAB)はどんな病気でしょうか?
過活動膀胱(OAB)の基準と種類 |
「尿意切迫感を必須とした症状症候群」あり、少なくとも切迫尿意が週1〜2回あり、1日の排尿回数が8回以上の場合です。
切迫性尿失禁は必須ではありません。
OABSSという質問表で採点します。
OAB診断基準:OABSS合計点数≧3点、かつ切迫尿意感≧2点
尿意を強く感じてもも漏らさない場合は、生理的頻尿か、心因性頻尿でありで、過活動膀胱と違うところです。膀胱炎の場合は炎症による刺激ですので除外します。
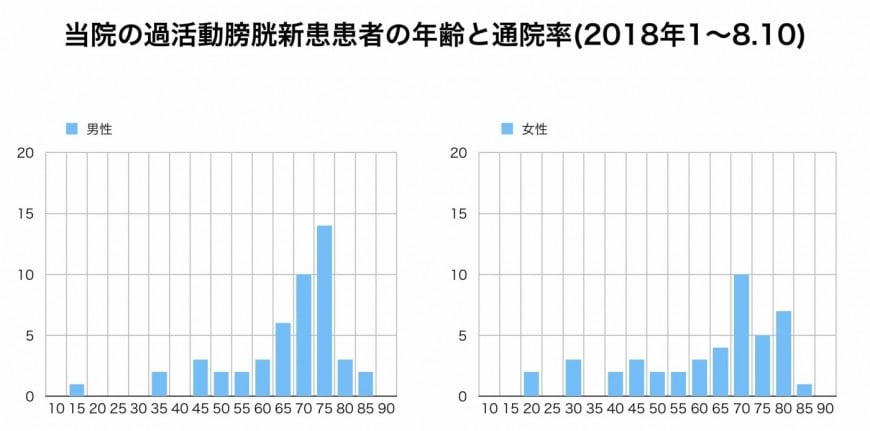
女性では、尿失禁は約50%を占める腹圧性尿失禁と20%を占める切迫性尿失禁,その両者が存在 する混合性尿失禁(30%)にみられるといわれています。40歳代から出現し、高齢になる程増えてきます。
腹圧性尿失禁は腹圧が加わった時、例えば歩いていたり咳き込んだりした時に漏れる場合です。切迫性尿失禁はトイレにいくまでに漏らす場合ですが、過活動膀胱は後者の方に相当します。
男性の場合には、前立腺肥大症と合併する確率が50%程度だと言われています。当院の成績でも、70歳代後半、80歳代になると膀胱も敏感になり頻尿傾向が強くなり、切迫尿意、切迫性尿失禁が増えてきます。また、肥大症がないのに過活動膀胱症状を持つ人もあります。当院では、過活動膀胱治療薬の使用は男性のほうがかなり多い傾向があります。
OABとよく似た疾患 |
過活動膀胱と紛らわしい症状、病気をあげてみます。
多尿(多飲多尿、夜間頻尿)
夜間頻尿を原因としての睡眠障害 無呼吸症候群
腹圧性尿失禁(特にISD)
神経性頻尿
排尿筋低活動(残尿増加による見せかけの頻尿)
細菌性膀胱炎 抗生物質が有効
間質性膀胱炎 抗生物質が効かず、蓄尿時痛、時に血尿を伴う
過活動膀胱の、生活の質(QOL)への影響 |
過活動膀胱の症状が日常生活の中で人にどのような不便さ(QOLの低下)を与えるかを考えます。
過活動膀胱患者さんのQOL低下が著しい項目
・身体機能の低下 身体の動きが制限される
・身体機能障害による役割制限 したいことができない
・活力 生き生きした生活ができない
切迫尿意感、切迫性尿失禁の困窮度は、その症状がでる頻度が高い程ひどくなる。その頻度が高い程、生活に支障をきたす困惑をもたらします。失禁は恥ずかしさ、人の尊厳をも傷つけます。
尿路上皮の伸展で、知覚神経だけでなく膀胱平滑筋の受容体へも直接作用している。
すなわち、膀胱に尿がたまると膀胱壁が伸びて、知覚神経が刺激されるとともに、膀胱の筋肉が刺激されて収縮する。この反応が「過活動膀胱」という病気では、膀胱筋肉が突然収縮するために、トイレに駆け込むほどの切迫尿意や、場合によっては間に合わずに失禁してしまう切迫性尿失禁が起こります。その不安もあるために心因性の頻尿にもつながります。
過活動膀胱治療薬の種類と特徴 |
過活動膀胱治療薬には、抗コリン薬とβ3作動薬の2種類があります。
①抗コリン薬は主に膀胱の利尿筋に直接働き、収縮を抑えて弛緩させる薬
ポラキス、バップフォー、ベシケア、ウリトス(ステーブラ)、トビエース、ネオキシテープ
それぞれにその特徴を生かした処方が可能で、使い分けが可能です。
②β3作動薬は交感神経を刺激して神経作用から膀胱を弛緩させる薬です。
ベタニス、べオーバ
①は抗コリン薬特有の口渇、便秘、残尿増加、緑内障などの副作用があり、他抗コリン薬との長期併用で認知症の悪化が不安視されています。切迫尿意、切迫性尿失禁に効果があります。
②は副作用が少ないが、切迫性尿失禁に対する効果は弱く、膀胱容量の拡大には有効です。
ベタニスは副作用として生殖年齢には使えず、緑内障にも制限されています。
べオーバはほとんど使用制限がなく他薬剤との相互作用が無く、夜間頻尿に対しても有効とされ、第1選択になりやすいです。
50歳以上の男性の場合は、前立腺肥大症を合併する場合がありますので、その場合、残尿増加、排尿困難の副作用が出ることがあります。特に抗コリン薬の場合は尿閉に至ることがありますので、残尿チェックが必要です。β3作動薬も可能性がありますので注意してください。症状だけの目安で薬を服用することはよくありません。この機会に前立腺肥大症の傾向があるかないか調べておくことをお勧めします。
OAB治療薬の治療継続率 |
「抗コリン薬の中止理由」についての一般的な調査結果があります。これは、主に女性中心の成績です。
症状が改善した 38.1%
症状が改善しない 23.8%
季節・必要時に服用 27%
副作用 23.9%
ベタニスの方が約20%ほど継続率が高いようです。
継続率は漸減し、ベタニスは約40%、抗コリン剤は約20%になるそうで、 安定期まで2年かかると言われています。ベタニスが継続率が良いのは副作用が少ないためだと思われます。抗コリン薬は程度の差こそあれ口渇を伴うことが多いですが、目安として舌の乾きでその程度を客観的に知ることができます。
β3刺激剤は従来の抗コリン剤の持つ副作用は少ないが、効果的には不十分の場合があるので、オーダーメイドで処方する必要があります。
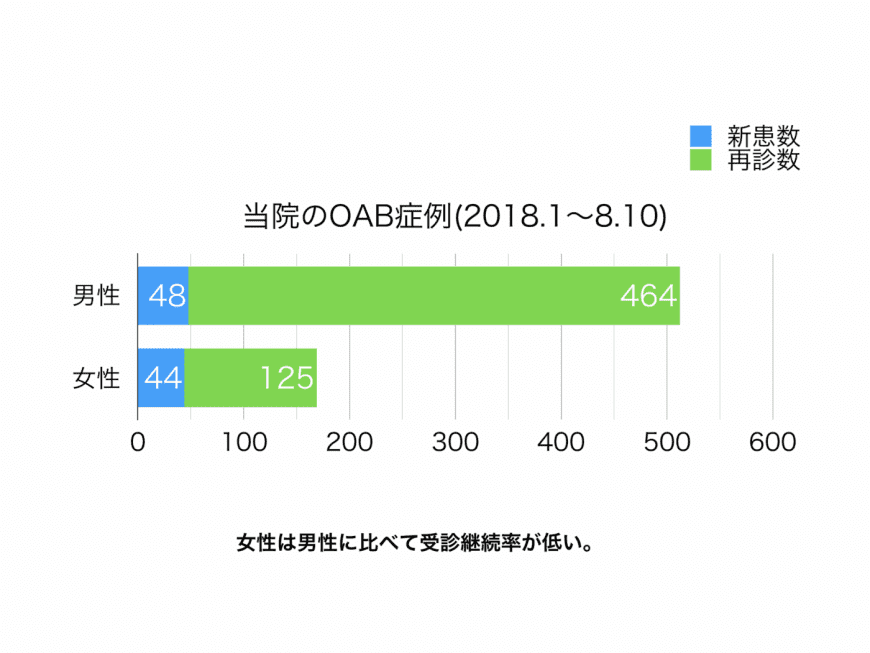
治療継続率は男性の方が高く、女性は低い傾向があり、特に40〜50歳代は継続しない傾向があります。女性の場合は腹圧性尿失禁の合併があり、失禁予防の骨盤底筋を鍛える体操で改善していく場合、代替え治療もありますが、残された長い人生で薬の服用を続けることに抵抗があるため中断されがちです。季節性も考え、オンデマンドに服用されている人も多いようで、この病気は生活習慣病の一つですが、それでも賢い選択かも知れません。
男性は前立腺肥大症の合併である場合が多いため、前立腺肥大症の治療に付随した症状として継続する人が多くなる傾向があります。その場合、残尿量や排尿の状況をチェックしながら継続します。人によっては抗コリン薬に反応しにくい人も稀にはおられます。抗コリン薬の場合、反応があるかどうかを口渇の程度、舌の乾きでもチェックできます。
抗コリン薬の副作用 |
過活動膀胱治療における抗コリン薬の副作用(諸問題)
1)閉塞隅角緑内障
2)認知症 合併疾患、多剤服用
3)QT延長症候群
4)発汗障害 熱中症の考慮が若干必要であるということです。
1)閉塞隅角緑内障
禁忌なのは、未治療の閉塞隅角緑内障のみ。頻度は全体の約10%程度です。
隅角の閉塞がない開放隅角緑内障や、閉塞隅角緑内障でも既にレーザー虹彩切開術などの手術を受けている患者では、抗コリン薬の投与で隅角が閉塞しても眼圧上昇が起こるリスクはないため、禁忌ではありません。
日本人の緑内障の約7割が正常眼圧緑内障(解放型に属す)です。視神経が圧力に対して強いか弱いかには個人差があり、正常眼圧緑内障の人は、視神経が圧力に弱いため正常な眼圧でも視神経が障害されるそうです。緑内障の約10%が閉塞性隅角緑内障といわれています。
2)認知症 合併疾患、多剤服用
アセチルコリンは脳内の覚醒にかかわっており、抗コリン剤服用の際には認知機能が低下する可能性があると言われています。
軽度の認知症を有する高齢者においても、抗コリン剤の有効性と安全性は確認されており、抗コリン剤の投与は可能であるが(レベル1)、中枢性副作用報告についてはエビデンスレベルの高い報告が少なく、認知機能悪化の例も報告されていることから、注意深い投与が必要である(レベル5)。(推奨グレードC1) ( 過活動膀胱診療ガイドラインより) 日本泌尿器科学会の解釈は「注意深い投与」をしてください、ということです。
「高齢者はコリン分泌機能が低下しており、増量すると副作用が発現しやすくなる」と言われています。
また、併用されている薬(抗コリン作用を有する抗精神病薬、抗うつ薬、抗パーキンソン薬、抗不整脈薬、胃腸薬、カゼ薬、鼻炎薬、かゆみ止めなど)によっては、口渇、便秘、尿閉、認知機能の低下、めまいなどを強める可能性があります。
65歳以上の高齢者が、3年以上常用量の抗コリン作用のある薬を使用すると、その薬の種別に関わらず、 認知症のリスクの増加が生じる可能性があるという報告があります。
特に古いタイプの抗ヒスタミン剤と鎮痙剤、そして3環系の抗うつ剤などの、3年以上の持続的な使用は避けるのが望ましいようです。近年使用されている抗アレルギー剤や、過活動性膀胱の治療薬は、神経への選択性が高く、脳への作用は少ないと想定されますが、そこでどの程度の違いがあるのかは、現状では不明となっています。